Migräne – gezielte ärztliche Behandlung online
Migräne betrifft in Österreich rund 10–15 Prozent der Bevölkerung und ist weit mehr als starke Kopfschmerzen. Als verschreibender Arzt erlebe ich Patienten, die mit frei verkäuflichen Mitteln nicht mehr zurechtkommen und unnötig leiden. Triptane als Goldstandard der Akuttherapie lindern Attacken bei über 70 Prozent der Betroffenen innerhalb von zwei Stunden. Bei häufigen Attacken kann eine Prophylaxe die Anfallshäufigkeit um 50 Prozent senken.
Triptane sind die wirksamste Akuttherapie und lindern Migräne-Attacken bei 70 Prozent der Patienten innerhalb von 2 Stunden
Sumatriptan 50–100 mg oral ist das am häufigsten verordnete Triptan in Österreich mit gut belegter Wirksamkeit
Eine Prophylaxe wird empfohlen, wenn Migräne an mehr als 4 Tagen pro Monat auftritt oder die Lebensqualität erheblich einschränkt
Die Ärztekammer warnt vor Medikamentenübergebrauch-Kopfschmerz bei Einnahme von Akutmitteln an mehr als 10 Tagen pro Monat
Über Migräne
Migräne – mehr als nur Kopfschmerz
Migräne ist eine chronische neurologische Erkrankung, die in Österreich laut der Österreichischen Kopfschmerzgesellschaft rund 10–15 Prozent der Bevölkerung betrifft, Frauen dreimal häufiger als Männer.
Sie ist die zweithäufigste Ursache für gelebte Jahre mit Behinderung weltweit und verursacht erhebliche wirtschaftliche Verluste durch Arbeitsausfälle und verminderte Produktivität.
Typische Merkmale einer Migräne-Attacke:
- Einseitiger, pulsierender Kopfschmerz von mittlerer bis starker Intensität
- Dauer von 4 bis 72 Stunden unbehandelt
- Verstärkung durch körperliche Routineaktivität wie Treppensteigen
- Begleitende Übelkeit und/oder Erbrechen
- Licht- und Lärmempfindlichkeit (Photophobie und Phonophobie)
Migräne mit Aura betrifft rund ein Drittel der Migränepatienten.
Die Aura dauert typischerweise 5–60 Minuten und äussert sich als visuelle Phänomene (Flimmerskotome, Zickzacklinien), Sensibilitätsstörungen oder selten Sprachstörungen.
Die Aura geht dem Kopfschmerz voraus oder begleitet ihn.
Häufige Auslöser (Trigger) einer Attacke:
- Hormonelle Schwankungen, insbesondere Östrogen rund um die Menstruation
- Schlafveränderungen, sowohl Schlafmangel als auch übermässiger Schlaf
- Stress und Entspannung nach Stress (Wochenendmigräne)
- Bestimmte Nahrungsmittel wie Rotwein, gereifter Käse und Schokolade bei manchen Betroffenen
- Wetterveränderungen und sensorische Reize wie grelles Licht oder intensive Gerüche
Die Ärztekammer empfiehlt ein Kopfschmerztagebuch, um individuelle Muster und Trigger zu identifizieren und den Behandlungserfolg zu dokumentieren.
Medikamentöse Migränetherapie
Die medikamentöse Behandlung der Migräne umfasst die Akuttherapie einzelner Attacken und die Prophylaxe zur Reduktion der Anfallshäufigkeit.
Die Österreichische Kopfschmerzgesellschaft und die Ärztekammer folgen den Leitlinien der European Headache Federation.
Akuttherapie:
- Triptane sind die Erstlinientherapie bei mittelschweren bis schweren Migräne-Attacken. Sie wirken als selektive Serotonin-5-HT1B/1D-Agonisten und verengen die erweiterten Hirnhautgefässe, hemmen die neurogene Entzündung und blockieren die Schmerzweiterleitung.
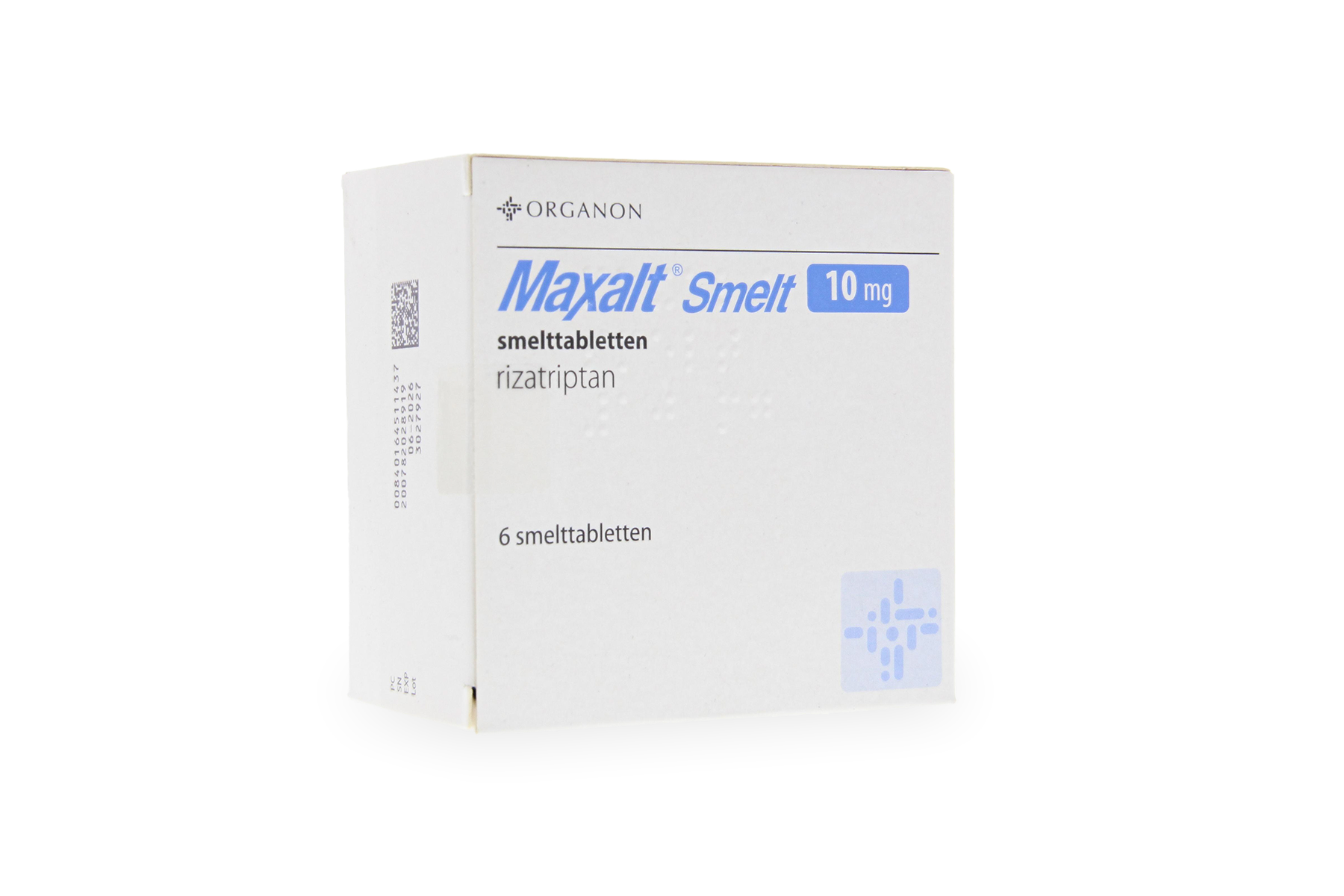
- Sumatriptan 50–100 mg oral ist das am besten untersuchte Triptan. Auch als Nasenspray (20 mg) und Injektion (6 mg) für schnellere Wirkung verfügbar.
- Rizatriptan 10 mg mit schnellem Wirkeintritt nach 30 Minuten, als Schmelztablette auch bei Übelkeit anwendbar.
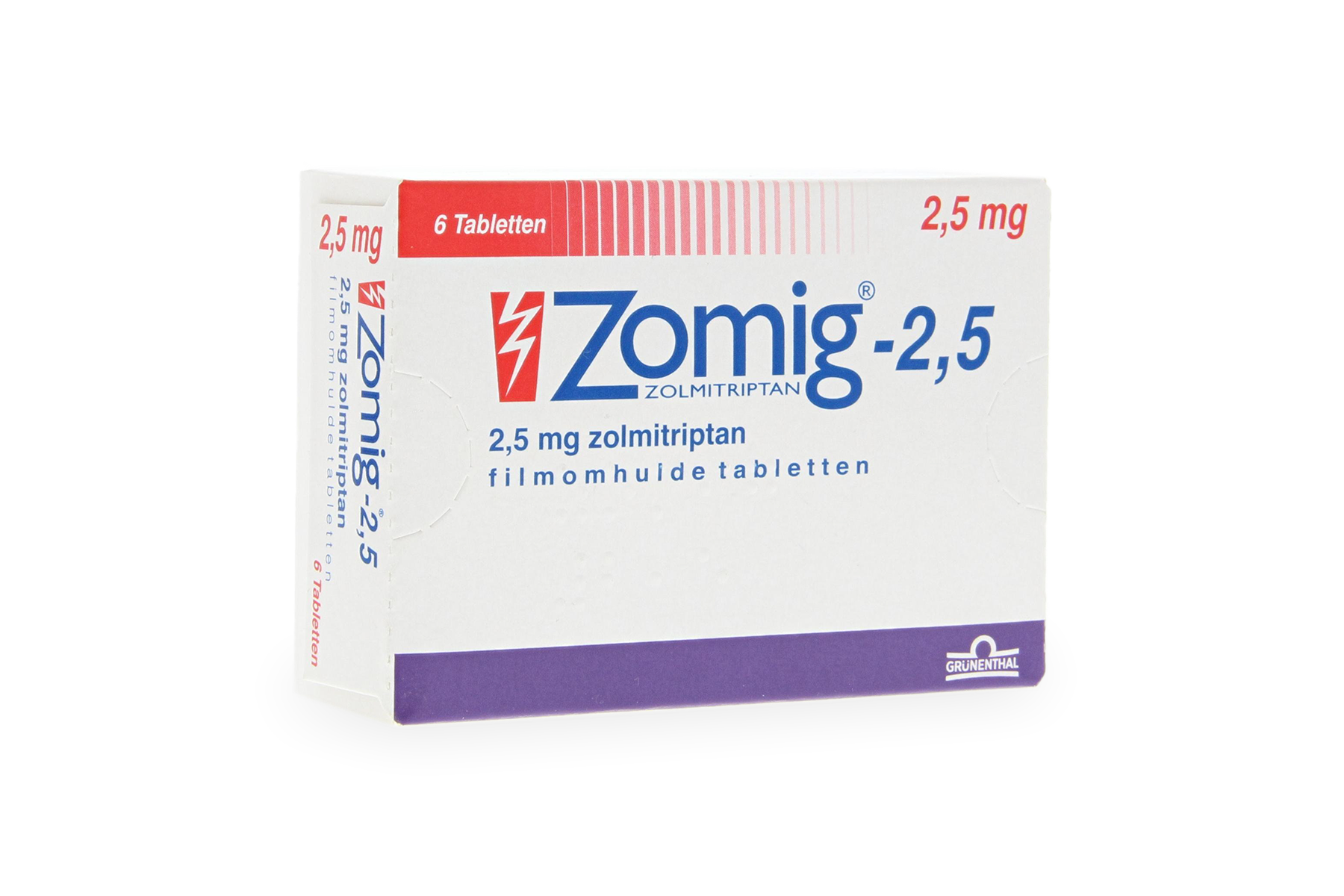
- Zolmitriptan 2,5–5 mg oral oder als Nasenspray, ähnliches Wirkprofil wie Rizatriptan.
- Eletriptan 40 mg mit hoher Wirksamkeit und guter Verträglichkeit.
Triptane sollten möglichst früh in der Attacke eingenommen werden, jedoch erst nach Beginn der Kopfschmerzphase (nicht in der Aura).
Kontraindikationen umfassen koronare Herzkrankheit, unkontrollierte Hypertonie und Schlaganfall in der Vorgeschichte.
Bei leichten Attacken: NSAIDs wie Ibuprofen 400–600 mg oder ASS 1.000 mg, eventuell kombiniert mit Metoclopramid 10 mg gegen Übelkeit.
Prophylaxe wird empfohlen bei mehr als 4 Migränetagen pro Monat:
- Betablocker (Propranolol 80–240 mg, Metoprolol 50–200 mg) als klassische Erstlinientherapie
- Topiramat 50–100 mg mit gleichzeitiger Gewichtsreduktion, aber teratogenes Risiko
- Amitriptylin 25–75 mg abends, besonders bei begleitenden Schlafstörungen oder Depression
- CGRP-Antikörper (Erenumab, Galcanezumab, Fremanezumab) als moderne Prophylaxe bei Therapieversagen
Die BASG warnt: Akutmittel an mehr als 10 Tagen pro Monat können Medikamentenübergebrauch-Kopfschmerz auslösen.
Diagnose und Abgrenzung zu anderen Kopfschmerzen
Die korrekte Diagnose ist der Schlüssel zur wirksamen Migränetherapie. Die Abgrenzung zu Spannungskopfschmerzen, Cluster-Kopfschmerzen und sekundären Kopfschmerzursachen ist klinisch entscheidend.
Diagnostische Kriterien der Migräne ohne Aura (ICHD-3):
- Mindestens fünf Attacken mit einer Dauer von 4–72 Stunden
- Mindestens zwei der folgenden Merkmale: einseitig, pulsierend, mittlere bis starke Intensität, Verstärkung durch Routineaktivität
- Mindestens eines der folgenden Begleitsymptome: Übelkeit/Erbrechen oder Licht- und Lärmempfindlichkeit
Abgrenzung zum Spannungskopfschmerz:
- Beidseitig, drückend-ziehend, leichte bis mittlere Intensität
- Keine Verstärkung durch körperliche Aktivität
- Keine Übelkeit, selten Licht- oder Lärmempfindlichkeit
Warnsignale für sekundäre Kopfschmerzen (Sofortige Abklärung):
- Plötzlicher extremer Kopfschmerz (Donnerschlagkopfschmerz) – Ausschluss einer Subarachnoidalblutung
- Erstmaliger schwerer Kopfschmerz nach dem 50. Lebensjahr
- Kopfschmerz mit Fieber, Nackensteifigkeit und Bewusstseinsveränderung
- Neurologische Ausfälle, die über eine typische Aura hinausgehen
- Kopfschmerz, der sich beim Liegen verschlechtert oder morgendliches Erbrechen
Bei der Online-Konsultation über Dr. Presc wird ein detaillierter Fragebogen zu Kopfschmerzdauer, Begleitsymptomen, Häufigkeit, bisheriger Medikation und Warnzeichen ausgefüllt.
Der verschreibende Arzt beurteilt, ob die Beschreibung mit einer typischen Migräne vereinbar ist und ob Triptane verordnet werden können.
Patienten mit atypischen Symptomen oder Warnsignalen werden zur neurologischen Abklärung überwiesen.
Ein Kopfschmerztagebuch über mindestens vier Wochen erleichtert die Diagnose und hilft dem Arzt, die Therapie individuell anzupassen.
Lebensstil und Triggermanagement bei Migräne
Lebensstilfaktoren spielen bei Migräne eine besonders wichtige Rolle.
Die Österreichische Kopfschmerzgesellschaft empfiehlt ein strukturiertes Triggermanagement als Ergänzung zur medikamentösen Therapie.
Regelmässiger Tagesrhythmus ist der einzelne wichtigste nicht-medikamentöse Faktor.
Migräne-Gehirne reagieren empfindlich auf Veränderungen im Schlaf-Wach-Rhythmus, weshalb regelmässige Schlafenszeiten (auch am Wochenende), feste Mahlzeiten und ein vorhersehbarer Tagesablauf die Anfallshäufigkeit senken können.
Ernährung und Flüssigkeit:
- Regelmässige Mahlzeiten ohne lange Nüchternphasen, da Blutzuckerschwankungen Attacken auslösen können
- Ausreichende Flüssigkeitszufuhr von mindestens 1,5–2 Litern pro Tag
- Individuelle Trigger-Nahrungsmittel identifizieren und meiden – pauschale Verbote sind nicht sinnvoll
- Koffein in moderater, konstanter Menge ist meist unproblematisch; Schwankungen im Koffeinkonsum können hingegen Attacken provozieren
Regelmässiger Ausdauersport senkt die Migränehäufigkeit nachweislich.
Mindestens 150 Minuten moderate aerobe Aktivität pro Woche, verteilt auf drei bis fünf Tage, zeigten in Studien eine der Prophylaxe mit Topiramat vergleichbare Wirkung.
Intensive Belastungsspitzen sollten vermieden werden, da sie paradoxerweise Attacken auslösen können.
Weitere hilfreiche Massnahmen:
- Stressmanagement durch progressive Muskelentspannung, Biofeedback oder achtsamkeitsbasierte Stressreduktion
- Bildschirmpausen bei intensiver Computerarbeit – alle 30–45 Minuten kurz aufstehen und den Blick in die Ferne richten
- Blaulichtfilter oder getönte Gläser bei Lichtempfindlichkeit
- Regelmässige Entspannung statt extremer Wechsel zwischen Stress und Erholung
- Kopfschmerztagebuch konsequent führen, um Muster zu erkennen und den Behandlungserfolg zu messen
Die Kombination aus Lebensstiländerungen, Triggermanagement und gezielter Medikation bietet den umfassendsten Schutz vor Migräne-Attacken.
Frequently Asked Questions
Wie nehme ich Triptane richtig ein?
Darf ich Triptane bei Migräne mit Aura nehmen?
Wann ist eine Migräneprophylaxe sinnvoll?
Was ist Medikamentenübergebrauch-Kopfschmerz?
Kann Stress allein eine Migräne-Attacke auslösen?
Dr. Ross Elledge
Facharzt für Chirurgie · Mund-, Kiefer- & Gesichtschirurgie
Verifizierter Gesundheitsexperte
Die medizinischen Informationen auf dieser Website wurden von Dr. Ross Elledge (approbierter Arzt) geprüft und dienen ausschließlich Bildungszwecken. Sie ersetzen kein persönliches Gespräch mit Ihrem Arzt oder Facharzt. Befolgen Sie stets die Anweisungen Ihres verschreibenden Arztes und lesen Sie die Packungsbeilage Ihres Medikaments.